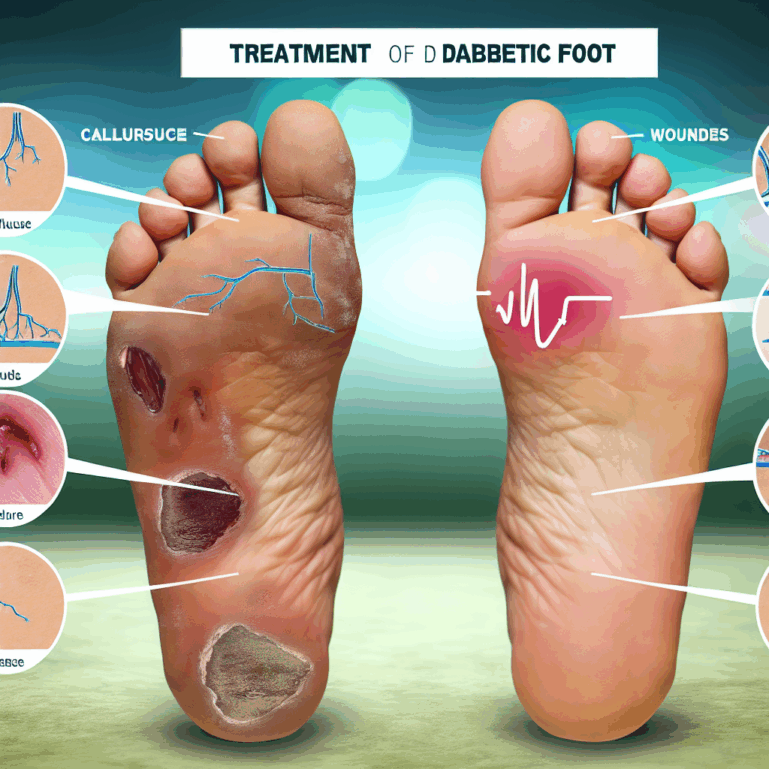
Синдром диабетической стопы — это тяжелое осложнение сахарного диабета, которое при отсутствии своевременного лечения может привести к ампутации. Знание первых симптомов, современных методов лечения и строгое соблюдение мер профилактики позволяет сохранить здоровье ног и высокое качество жизни. Эта статья дает полное руководство к действию: как распознать угрозу, к какому врачу обратиться и что делать для предотвращения осложнений.
Что такое диабетическая стопа? Общее понимание синдрома
Диабетическая стопа — это комплекс патологических изменений стопы у пациентов с сахарным диабетом, возникающий на фоне поражения периферических нервов (нейропатии), сосудов (ангиопатии) и инфекций. Высокий уровень сахара в крови годами разрушает нервные волокна и стенки кровеносных сосудов, что приводит к потере чувствительности и ухудшению кровоснабжения ног. В результате даже небольшая ранка или потертость могут превратиться в трофическую язву, которая плохо заживает и рискует перерасти в гангрену.
Причины развития и группы риска
Основная причина развития синдрома — хронически повышенный уровень глюкозы в крови. Однако осложнение развивается не у всех. К группе высокого риска относятся:
- Пациенты со стажем диабета более 10 лет.
- Лица с нестабильным или плохо контролируемым уровнем сахара.
- Курящие пациенты (курение резко ухудшает состояние сосудов).
- Люди с сопутствующими заболеваниями: атеросклерозом, гипертонией.
- Пациенты, уже имеющие проблемы со стопами (деформации пальцев, мозоли).
Формы диабетической стопы: нейропатическая, ишемическая и смешанная
Врачи выделяют три основные формы заболевания, которые различаются по своей природе и проявлениям. Понимание этого различия критически важно для выбора правильной тактики лечения.
| Форма | Основная причина | Ключевые характеристики |
|---|---|---|
| Нейропатическая | Поражение нервных волокон | Стопа теплая, сохранен пульс, но снижена болевая и тактильная чувствительность. Частые безболезненные язвы в местах повышенного давления. |
| Ишемическая | Поражение кровеносных сосудов | Стопа холодная, пульс ослаблен или отсутствует. Сильные боли в покое, особенно по ночам. Кожа бледная или синюшная. |
| Смешанная | Сочетание нейропатии и ишемии | Наиболее распространенная форма. Присутствуют признаки как нарушения чувствительности, так и плохого кровотока. |
Первые и основные симптомы: на что обратить внимание
Ежедневный самоконтроль — основа раннего выявления проблемы. Симптомы диабетической стопы развиваются постепенно, и многие из них пациенты склонны игнорировать, списывая на усталость или возраст.
Ранние тревожные сигналы
Эти ощущения должны насторожить в первую очередь, даже если видимых повреждений на коже еще нет:
- Онемение, покалывание, «мурашки»: признаки начинающейся нейропатии.
- Чувство зябкости в стопах, даже когда они теплые на ощупь.
- Жжение или резкие, стреляющие боли, часто усиливающиеся ночью.
- Снижение чувствительности к температуре, боли и вибрации.
Внешние признаки и видимые изменения
При ежедневном осмотре ног обращайте внимание на следующие визуальные изменения:
- Сухость и шелушение кожи, появление трещин на пятках.
- Изменение цвета кожи: покраснение, бледность или синюшность.
- Деформация стопы и пальцев (молоткообразные пальцы).
- Утолщение и изменение цвета ногтей (часто из-за грибковой инфекции).
- Появление мозолей, натоптышей или участков уплотненной кожи.
Когда бить тревогу: симптомы осложнений
При появлении этих признаков необходимо немедленно обратиться к врачу:
- Образование язвы (даже небольшой и безболезненной).
- Гнойные выделения, неприятный запах от раны.
- Локальное повышение температуры и отек стопы.
- Появление участков почернения (некроза) на пальцах или стопе.
Современные методы диагностики
Диагностика синдрома диабетической стопы — это комплексный процесс, который проводят несколько специалистов: эндокринолог, подолог и часто сосудистый хирург. Его цель — оценить степень поражения нервов и сосудов, а также выявить наличие инфекции.
Осмотр у подолога и эндокринолога
Специалист проводит ряд простых, но информативных тестов прямо в кабинете:
- Тест с монофиламентом: проверка тактильной чувствительности.
- Тест с камертоном: оценка вибрационной чувствительности.
- Пальпация пульса на артериях стопы.
- Визуальная оценка состояния кожи, ногтей, наличия деформаций.
Инструментальные и лабораторные исследования
Для уточнения диагноза и планирования лечения назначаются:
- УЗИ сосудов нижних конечностей с допплерографией для оценки кровотока.
- Рентген, КТ или МРТ стопы для выявления остеоартропатии (поражения костей и суставов) и скрытых инфекций.
- Посев отделяемого из язвы для определения возбудителя инфекции и подбора антибиотика.
- Общий и биохимический анализ крови для оценки уровня воспаления и компенсации диабета.
Эффективное лечение диабетической стопы: основные подходы
Лечение синдрома всегда многокомпонентное и требует активного участия самого пациента. Успех зависит от трех китов: компенсации диабета, разгрузки пораженной стопы и правильной местной обработки раны.
Консервативная терапия: медикаменты и местная обработка
Это основа лечения на ранних и средних стадиях. Она включает:
- Антибиотикотерапия: назначается при признаках инфекции, часто длительным курсом.
- Сосудистые препараты: улучшают микроциркуляцию и питание тканей.
- Нейротропные витамины (группы B) для поддержки нервной системы.
- Местная обработка раны: регулярные перевязки с современными раневыми покрытиями (альгинаты, гидрогели), которые создают идеальную среду для заживления.
Хирургическое лечение: когда оно необходимо
К операции прибегают в запущенных случаях, когда консервативные методы исчерпаны. Виды вмешательств:
- Санирующие операции: иссечение некрозов (омертвевших тканей), дренирование гнойных полостей.
- Эндоваскулярные операции (ангиопластика и стентирование): восстановление проходимости сосудов без больших разрезов.
- Аутовенозное шунтирование: создание обходного пути для кровотока.
- Ампутация: крайняя мера для спасения жизни при обширной, неконтролируемой гангрене.
Разгрузка стопы — краеугольный камень лечения
Ни одна язва не заживет, если на нее продолжает оказываться давление. Методы разгрузки:
- Ношение специальной разгрузочной обуви (например, с подошвой Барука).
- Использование индивидуальных ортопедических стелек.
- Применение костылей или кресла-каталки в остром периоде.
- Наложение тотальных контактных гипсовых повязок, которые равномерно распределяют нагрузку.
Профилактика диабетической стопы: как избежать осложнений
Профилактика на 90% снижает риск развития синдрома. Все меры просты для выполнения, но требуют дисциплины и ежедневного внимания.
Ежедневный осмотр и правильный уход за стопами
Ежедневно вечером проводите тщательный осмотр ног с помощью зеркала, если сложно нагнуться. Правила ухода:
- Мойте ноги теплой (не горячей!) водой с нейтральным мылом.
- Тщательно, но аккуратно вытирайте ноги, особенно между пальцами.
- Для увлажнения сухой кожи используйте специальные кремы для диабетиков (без мочевины в высокой концентрации на поврежденную кожу).
- Запрещено: парить ноги, пользоваться грелками, самостоятельно срезать мозоли и натоптыши.
Выбор правильной обуви и носков
Обувь — критически важный элемент профилактики. Требования к обуви:
- Должна быть из мягких, дышащих материалов.
- Иметь широкий носок, не сдавливающий пальцы.
- Подошва — жесткая, с перекатом.
- Швы внутри должны отсутствовать или быть минимальными и мягкими.
- Носки должны быть из натуральных материалов, без тугой резинки.
Контроль уровня сахара и образа жизни
Без этого все остальные меры теряют смысл. Главные задачи:
- Достижение и поддержание целевых показателей гликемии (уровня сахара в крови) и гликированного гемоглобина (HbA1c).
- Полный отказ от курения.
- Контроль артериального давления и уровня холестерина.
- Регулярная, дозированная физическая активность для улучшения кровообращения.
Часто задаваемые вопросы (FAQ)
Можно ли вылечить диабетическую стопу полностью?
Полное излечение возможно на ранних стадиях при комплексном подходе: компенсации диабета, правильном местном лечении и разгрузке стопы. В запущенных случаях цель — остановить прогрессирование и избежать ампутации.
Какой врач лечит синдром диабетической стопы?
Лечением занимается команда врачей: эндокринолог, подолог и сосудистый хирург. Начать следует с эндокринолога.
Что нельзя делать при диабетической стопе?
Нельзя ходить босиком, парить ноги, пользоваться грелками, самостоятельно срезать мозоли и носить тесную, неудобную обувь.
Как обрабатывать раны на стопе при диабете?
Нельзя использовать спирт, йод и зеленку. Раны промывают мирамистином или хлоргексидином и накладывают стерильные повязки с современными раневыми покрытиями, которые назначит врач.
Существуют ли народные методы лечения?
Нет, народные методы (припарки, травы) неэффективны и опасны, так как могут привести к ожогам, инфицированию и прогрессированию язвы. Лечение должно быть только под контролем врача.
Как часто нужно посещать подолога?
При наличии рисков или начальных изменений — не реже 1 раза в 2-3 месяца для профессионального медицинского педикюра и осмотра.
Помогает ли физиотерапия при диабетической стопе?
Да, такие методы, как магнитотерапия, лазеротерапия и СМТ-терапия, могут улучшать микроциркуляцию и ускорять заживление язв, но применяются только по назначению врача.
Заключение
Синдром диабетической стопы — грозное, но предотвратимое осложнение. Ключ к успеху — в ежедневной самодисциплине: строгий контроль уровня сахара, регулярный осмотр ног и ношение правильной обуви. При появлении первых же тревожных симптомов не занимайтесь самолечением — немедленно обращайтесь к специалисту. Своевременная и квалифицированная медицинская помощь поможет сохранить ваши ноги здоровыми и активными на долгие годы.
