Патологическое изменение почечных сосудов при сахарном диабете носит название диабетическая нефропатия (код по МКБ-10: E10-E14). Возникает склероз сосудов, нарушаются фильтрующие функции почечных канальцев и клубочков, вследствие чего формируется почечная недостаточность. Влияние повышенного уровня сахара в организме на функционирование почек может привести к инвалидности и иногда к смертельному исходу.
Плохое функционирование почек напрямую влияет на состояние организма, поэтому при подозрении на патологическое состояние надо немедленно обратиться к врачу за консультацией и начать лечить патологию.
Причины патологии
Вследствие негативного влияния сахарного диабета 1 или 2 типа на почечные клубочки нарушаются все их функции. Это провоцирует попадание белков в мочу, чего не происходит у здоровых людей. Когда при развитии болезни у диабетиков в мочу проникает все больше белков, поднимается АД из-за неспособности почек фильтровать большие объемы жидкости, что накопилась в организме. Диабетическую нефропатию относят к медленно прогрессирующим болезням. Длительный период заболевание развивается незаметно. В медицине существует классификация диабетической нефропатии и стадий ее развития.
Если повышенное давление не стабилизировать, почки начинают разрушаться и возникает взаимоуничтожающий процесс: повышенное давление ускоряет разрушение органа, а поврежденные почки провоцируют повышение АД. Через некоторое время в организме возникает недостаток белков. В медицине описываются такие способы развития почечной патологии:
- Нарушения на генетическом уровне. В таких случаях, СД оказывается главной причиной, действующей на патологические изменения в процессе обмена полезных веществ.
- Нарушения тока крови к почкам относят к гиподинамическим причинам. В почечных клубочках повышается давление, функционирование почек нарушается.
- Повышенный уровень сахара губительно влияет на сосуды в почках, вызывая у них склеротические изменения. В органах нарушается кровоток, снижается обменная функция.
Влияние осложнения на течение СД
Сахарный диабет негативно влияет на общее состояние органов и их систем длительное время без видимых симптомов и признаков. Незаметно развивается ХБП. Симптомы диабетической нефропатии появляются, когда работа почек нарушается достаточно серьезно. В крови скапливаются отходы, выработанные при процессе обмена полезных веществ. Сахарный диабет прогрессирует, повышается артериальное давление и ухудшается состояние почек.
Вернуться к оглавлениюСимптомы и стадии
| Классификация развития диабетической нефропатии | Симптомы |
| Гиперфункция почек | Сосудистые клетки почек увеличиваются |
| Фильтрующий процесс повышается | |
| Увеличивается выделение мочи | |
| Внешних признаков нарушения почек не наблюдается | |
| Первичные структурные изменения | Возникают через несколько лет негативного влияния СД |
| Признаки патологического процесса не наблюдаются | |
| Сосудистые стенки утолщаются | |
| Белок в моче отсутствует | |
| Начальная стадия | Микроальбуминурия развивается не раньше, чем через 5 лет после постановки диагноза сахарный диабет |
| Симптоматика на стадии МАУ отсутствует | |
| В моче присутствует низкий уровень белка | |
| Выраженная стадия | Возникает через долгое время после развития СД |
| Высокий уровень белка в моче | |
| Отек конечностей из-за снижения концентрации белка в крови | |
| Слабость и истощение | |
| Головокружение, тошнота, жажда и сонливость | |
| Одышка и головная боль при высоком артериальном давлении | |
| Уремическая или терминальная стадия | Диагностируется абсолютный склероз сосудов почек |
| Скорость фильтрующей функции значительно падает | |
| Выделительная функция полностью отсутствует | |
| Появляется риск летального исхода болезни | |
| Рекомендуется трансплантация органа |
Виды и классификация
Диабетическая нефропатия в медицине условно разделяется на доклиническую и клиническую по стадиям развития. Очень важно выявить патологические нарушения на трех начальных стадиях развития нефропатии, так как существует шанс вылечить болезнь. Обычно диагноз ставится случайно на одной из этих стадий, когда проводится плановое обследование пациента, больного сахарным диабетом. Клиническая форма нефропатии характеризуется необратимым поражением тканей и сосудов почек. Наблюдается склероз клубочков, протеинурия. Иногда диагностируют почечную нейропатию.
Вернуться к оглавлениюДиагностика диабетическая нефропатии

Чтобы правильно поставить диагноз «диабетическая нефропатия», врач устанавливает анамнез болезни, после чего направляет пациента на дополнительные обследования и назначает необходимые лабораторные анализы. В случае доклинической формы нефропатии изначально определяется количество альбрумина в моче и выявляется функциональный почечный резерв. К методам диагностики, которые используются для определения диабетической нефропатии, относят:
- определение СКФ;
- общий анализ мочи и крови;
- биопсия почечных тканей;
- УЗИ почек.
Лечение заболевания
К лечению диабетической нефропатии относят профилактику поражения органов, восстановление и стабилизацию уровня сахара и предупреждение резкого снижения почечной функции. Методы лечения напрямую зависят от того, на какой стадии развития удалось обнаружить заболевание. Если соблюдать все клинические рекомендации и предписания, доклиническая стадия диабетической нефропатии поддается терапии. Лечить заболевание надо под присмотром врача. Особенному вниманию подлежит лечение ребенка.
Вернуться к оглавлениюДиета и правильное питание
В первую очередь необходимо снизить употребление соли. Это нормализует артериальное давление и способствует уменьшению отечности. Прогрессирование диабетической нефропатии заметно замедляется. При нормальном артериальном давлении нормой потребления соли за сутки считается около 6 грамм, а при гипертонии сокращается до 3 грамм.
Рекомендуется сбалансированное и здоровое питание с пониженным содержанием белков. Эффективной считается низко-углеводная диета при диабетической нефропатии, способствующая снижению уровня сахара в крови. Категорически запрещено употребление таких продуктов. как сливочное масло, кофе, сало и яйца. Мясо можно есть в небольших количествах. Количество жидкости надо сократить до 1 литра в сутки.
Вернуться к оглавлениюПрепараты
Применение лекарств должно проходить под строгим наблюдением врача. Оптимальная методика лечения, список медикаментов и их дозировка назначаются исключительно лечащим врачом. Самолечение может вызвать тяжелое осложнение в течении болезни и привести к смерти.
Для лечения применяются медикаменты, корректирующие давление — «Фозиноприл», «Каптоприл». Чтобы нормализовать уровень жиров в организме больного, врач может назначить «Симвастатин». Для коррекции анемии применяются препараты железа. Из диуретиков часто используют такие лекарства, как «Фуросемид» или «Индапамид». Для восстановления сосудов назначается «Солкосерил», улучшающий обмен веществ в тканях и ускоряющий процесс регенерации. Длительность терапии зависит от стадии нефропатии.
Вернуться к оглавлениюТерапия народными средствами
Существует множество народных рецептов, которые улучшают функцию почек. Лечение диабетической нефропатии народными средствами должно быть согласовано с врачом. Рекомендуется в каждодневный рацион включить клюкву и бруснику. Эти ягоды обладают природными антибактериальными веществами. Можно принимать ромашковый чай или настой из плодов красной рябины. Чтобы укрепить сосуды, применяют отвар из шиповника.
Отвар из травяного сбора, в который входят такие растения, как череда, календула, крапива, тысячелистник и подорожник в равных частях, улучшает почечные функции. Для приготовления отвара 1 столовую ложку сбора заливают стаканом кипятка и настаивают несколько часов. Принимать по ⅓ стакана 3 раза в день на протяжении 20 дней. После перерыва в 1 месяц рекомендуется повторить курс лечения.
Вернуться к оглавлениюГемодиализ
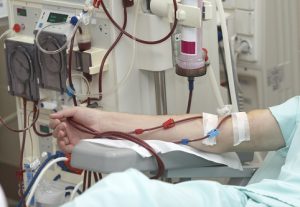
Этот метод лечения заключается в том, что в артерию пациента вводят специальный катетер, который присоединен к внешнему фильтрующему устройству, именуемому искусственной почкой. Этот аппарат производит фильтрацию крови, выполняя почечную функцию. После того, как кровь очищена, ее направляют назад в кровоток. Проводится данная процедура только в стационаре в специальных клиниках. Опасность такого метода заключается в том, что существует риск снижения АД и занесение в организм инфекции вместе с кровью.
Вернуться к оглавлениюПрофилактика
Профилактические мероприятия нужно обговорить с лечащим врачом. Лечебная диета составляется и проходит под наблюдением врача-нефролога или эндокринолога.
Для профилактики диабетической нефропатии надо поддерживать безопасный уровень сахара в организме. Для этого регулярно измеряется уровень глюкозы. Больной должен сократить свои физические нагрузки и исключить стрессовые ситуации. Немаловажным фактором является правильная диета при нефропатии. Пища должна содержать минимум углеводов и белков. Для детей диета является основным средством профилактики осложнений. Категорически противопоказан к употреблению алкоголь и табачные изделия.





 (5 оценок, среднее: 3,80 из 5)
(5 оценок, среднее: 3,80 из 5)


